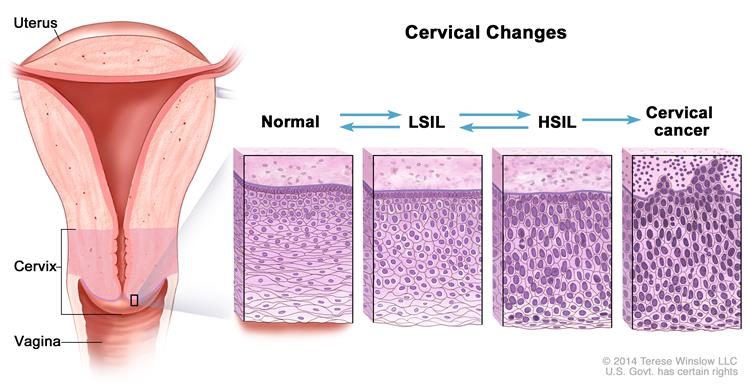
Cancerul de col uterin constituie aproape o treime din cancerele genitale la femeie, prezentând astfel o adevarată problemă socială. Este al doilea, tip de cancer la femei, ca frecvență, și este a treia cauză de deces la populația feminină. În întreaga lume, în 2020 au fost diagnosticate 527 600 de cazuri noi, 265 700 de decese. În Republica Moldova, în fiecare an sunt depistate peste 300 de femei cu această maladie, la momentul actual fiind luate la evidență circa 4, 200 de femei, care au făcut cancer de col uterin. Apariţia cancerului de col este precedat de o serie de anomalii celulare caracterizate prin modificări citologice şi histologice, considerate leziuni precanceroase. Neoplazia cervicală intraepitelială (CIN) leziuni precursoare atât pentru carcinomul cu celule scuamoase cît și glandulare leziuni scuamoase intraepiteliale (SIL). Neoplazia glandulară intraepitelială (CIGN) leziuni precursoare pentru adenocarcinomul cervical sau adenocarcinom „in situ”. Aceste leziuni au caracter evolutiv diferit, leziunile LSIL având tendinţă spre regresie în timp ce leziunile HSIL au tendinţa spre progresie, progresia la LSIL se produce în 9 – 13 ani, de la LSIL la HSIL în alţi 2 – 4 ani, de la HSIL la carcinom invaziv în aproximativ 10 – 20 ani.
Deşi în etiopatogenia leziunilor precanceroase şi a cancerului de col sunt implicaţi mai mulţi factori de risc nu este obligatoriu ca femeile care au astfel de factori să dezvolte cancer. Cel mai important factor de risc este infecţia cu Human papilloma virus (HPV), cel mai frecvent implicate fiind tipurile HPV 16, 18, 31, şi 45. Alţi factori etiologici sunt fumatul, bolile cu transmitere sexuală, metodele de contracepţie, dieta şi factorul genetic. În Moldova, screeningul pentru depistarea cancerului de col uterin constă în testarea citologică Babeş-Papanicolaou a femeilor cu vârsta de peste 25 de ani, care nu au un diagnostic confirmat de 3 CCU, nu se va dezvolta la femeile, care au împlinit vârsta de 64 de ani, doar dacă au ultimele 3 frotiuri normale, iar intervalul pentru efectuarea testului este de 3 ani.
Pregatire pacientă pentru citolocie cervico-vaginală
Cu 24-48 ore înainte de recoltarea probei trebuiesc evitate: raporturile sexuale, lavajul vaginal, alte tratamente intravaginale (geluri, creme, contraceptive, dezinfectante, lubrifianți), sau alte manevre intravaginale (tampoane intravaginale, explorare vaginală). Se recomandă recoltarea în afara perioadei menstruale, în perioada de mijloc a ciclului menstrual, iar în cazul infecțiilor, după tratarea acestora.
Este cea mai eficientă și mai utilizată metodă de screening în oncologie;
Destinat detectării leziunilor precursoare ale carcinomului scuamos ale colului uterin; Excelent, dar nu perfect în prevenirea carcinomului de col uterin; Sensibilitate = 65-85%; Specificitate = 90-95%; Depistarea leziunilor precursoare cancerului de col uterin; Supravegherea pacientelor diagnosticate cu leziuni preneoplazice; Evaluarea evoluției post-tratament (identificarea leziunilor reziduale sau recurente); frotiul citovaginal Babeş-Papanicolaou la interval de 3 ani – previne 90% dintre carcinoamele scuamoase ale colului uterin, în cazul programelor organizate, prin decelarea leziunilor displazice.
Diagnosticul cancerului de col uterin
Cancerul de col uterin este considerat o boală ˝tăcută˝, întrucât stadiile incipiente ale acestei boli pot fi complet asimptomatice. Manifestările clinice nu apar de obicei decât după ce modificările precanceroase devin maligne şi invadează ţesuturile adiacente. Când acest lucru se întâmplă, cel mai frecvent poat fi determinată triada simptomatologică: a). Sângerările – determinate pe parcursul fluxului menstrual, în intervalul dintre două menstruaţii, după un contact , sau un examen pelvin. b). Leucoree – secreție vaginală anormală prezentă în cantitate mare și uneori amestecată cu firișoare fine de sânge.c). Durere în regiunea lombară și în momentul contactului sexual (dispareunia). Examenul bimanual și tușeul rectal au o importanță deosebită în evaluarea extensiei bolii, în stabilirea atitudinii terapeutice chirurgicale, dar și în diagnosticarea unor patologii asociate. – examenul colului uterin în specule – la nivelul cervixului, tumora poate fi exofitică, endofitică, ulcerativă sau polipoidă. Este necesar estimarea diametrului maxim al tumorii pentru stadializare; – examinarea bimanuală a organelor genitale interne (tuşeul vaginal) – ar putea constata un col uterin bombat, dur, mărit în dimensiuni „col în formă de butoi”, parametrele afectate devin mai rigide, mai dureroase; se scurtează fornixurile vaginale. În cazul metastazării în anexe se palpează mase tumorale ale anexelor. Preluarea frotiului citologic de pe exo- şi endocervix. Biopsia colului uterin, exocol și endocol vor avea indicație de examinare colposcopică pacientele cu citologie anormală sau neconcludentă, în scopul alegerii metodei de tratament adecvate, în funcție de caracteristicile leziunilor, extensia endocervicală sau vaginală a acestora și vizualizarea joncțiunii scuamocilindrice. Colposcopia reprezintă o etapă importantă a diagnosticului, cea mai comună indicaţie fiind un frotiu citologic anormal. Corelată cu biopsia reprezintă „standardul de aur” pentru diagnosticul leziunilor precanceroase și a cancerului cervical. Stadializarea cancerului de col uterin este esențială pentru aplicarea unui management individualizat de tratament, iar pentru a efectua corect stadializarea se apelează la metode suplimentare de identificare a progresiunii neoplasmului în organele adiacente. Extensia tumorală se poate investiga prin următoarele metodele: · Radiografia cutiei toracice; · USG cavităţii abdominale, în special a spaţiului retroperitoneal; · USG bazinului mic; · Rezonanța Magnetică Nucleară; · Tomografia Computerizată cu contrast; · Tomografia prin emisie de pozitroni (PET/CT); · Urografia intravenoasă; · Cistoscopia; · Rectoromanoscopia.
Tratamentul cancerului de col uterin
Excizia elctrochirurgicală în ansă (LEEP) Laser chirurgie. Conizare. Criodistrucţie. Histerectomie totală cu sau fără salpingo-ooforectomie se va îndeplini în cazul localizării procesului în canalul cervical, asocierii cu un miom al uterului sau un chist ovarian (cînd nu se doreşte păstrarea funcţiei de procreare). Radioterapie asociată concomitent cu monochimioterapie (în lipsa contraindicațiilor). Polichimioterapie în concomitenţă cu Cisplatin.
Responsabili: Sergiu Roșca conferențiar universitar, Nicolae Eșanu, șeful secției Ginecologie, Mariana Vîrlan, asistent universitar Catedra de oncologie